Mécanisme :
Le sphincter du bas œsophage est innervé et commandé par des neurones. Ces derniers sont en nombre réduit ou absent lors de l'achalasie8. Le mécanisme de cette disparition pourrait être auto immunitaire
Symptomes :
La dysphagie est une sensation de gêne ressentie au moment d'avaler. Elle se manifeste chez 99 % des patients10.
La régurgitation des aliments non digérés est présente chez 60 à 91 % des malades.
On note un amaigrissement de 5 à 10 kg chez 64 % des patients en moyenne.
Des douleurs thoraciques peuvent survenir après les repas chez 27 à 42 % des malades. Il peut s'agir de brûlures rétrosternales ou pyrosis.
Une toux peut être présente pour un tiers des malades, en particulier la nuit ou en position couchée.
Ces signes ne sont pas spécifiques, expliquant un diagnostic parfois très retardé pouvant atteindre plusieurs année.
Diagnostic:
La fibroscopie permet de différencier l'achalasie d'une autre maladie (pseudo-achalasie, amylose, sarcoïdose, maladie de Chagas,sclérodermie, cancer de l'œsophage... ). Lors d'une achalasie débutante, cet examen est normal. Dans les formes plus évoluées, il peut exister une dilatation du bas œsophage et une résistance accrue au passage de la sonde dans l'estomac2.
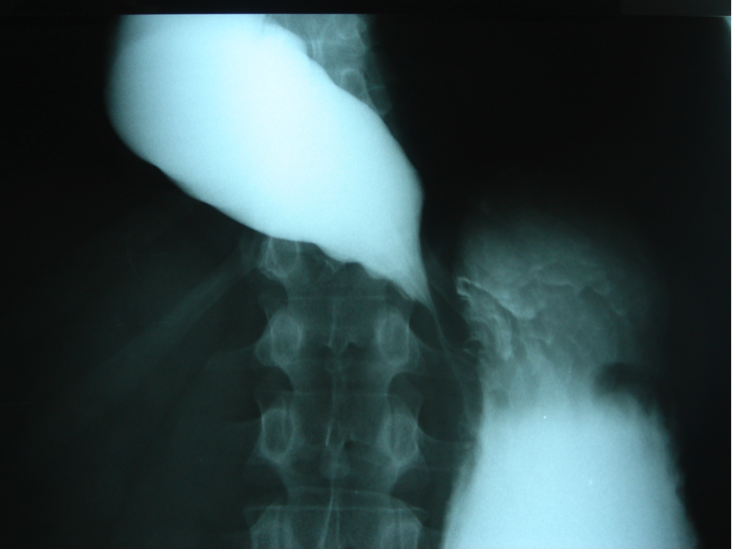
Le transit œsogastroduodénal est un examen radiologique qui permet l'étude de l'œsophage, de l'estomac et du duodénum après absorption orale d'un produit de contraste. En cas d'achalasie, il met en évidence une dilatation de l'œsophage et permet d'estimer la vitesse de vidange du contenu œsophagien.
La manométrie œsophagienne est le principal outil diagnostic en mettant en évidence l'absence de péristaltisme du corps de l'œsophage, l'élévation de la pression du sphincter inférieur de l’œsophage et l'absence de relaxation complète de ce dernier à ladéglutition2. Cet examen peut être fait avec une sonde comportant plusieurs capteurs étagés de pression permettant de préciser le mécanisme de l'anomalie2.
Traitement :
Plusieurs traitements existent. Leur but est de diminuer la pression du sphincter inférieur de l’œsophage pour livrer le passage au bol alimentaire.
Traitements médicamenteux :
Ce sont les médicaments myorelaxants : dérivés nitrés et inhibiteurs calciques. Les effets secondaires sont l'hypotension, les céphalées ou un œdème des membres inférieurs.
L'indication des nitrés reste empirique : il existe une baisse de la pression du bas œsophage mais l'efficacité clinique n'est pas démontrée rigoureusement.
La nifédipine, un antagoniste calcique, baisse également la pression du bas œsophage et améliore les symptômes.
Ces traitements sont indiqués lorsque l'achalasie est récente ou qu'il existe un refus ou une contre-indication aux traitements plus invasifs.
Traitement endoscopique :
La dilatation pneumatique est le traitement le plus souvent proposé en France et le plus efficace (80 % d'amélioration des symptôme). Elle consiste en l'introduction d'un ballon au niveau de la jonction œsogastrique et de le gonfler sous une pression déterminée jusqu'à entraîner un déchirure du sphincter du bas œsophage2. La procédure peut être éventuellement répétée en employant dans un second temps, un ballon de diamètre plus grand. Ce traitement est proposé lorsque le score d'Eckardt est supérieur à 3. Les complications possibles sont : perforations (3 %), fissuration de l'œsophage (2,5 %), reflux gastro-œsophagien. Près d'un tiers des patients rechute entre 4 et 6 ans après la procédure qui peut être alors refaite.
L'injection de toxine botulique19 semble être, à moyen terme, moins efficace que la dilatation pneumatique.
Une myotomie par voie endoscopique peut également être faite, consistant à aller sectionner le sphincter du bas œsophage par cette voie. Cette technique semble être très efficace sur les symptômes (réponse supérieure à 90%) mais avec un risque de reflux gastro-œsophagien pouvant atteindre un patient sur deux.
Dans les formes très évoluées, avec dilatation majeure du bas œsophage, une œsophagectomie peut être proposée.
Traitement chirurgical :
La myotomie d'Heller, consiste à réaliser une incision longitudinale extra-muqueuse de la couche musculaire du cardia sur une dizaine de centimètres. Elle peut être associée à une fundo plicature pour diminuer le taux de reflux gastro-œsophagien. Elle est efficace sur les symptômes dans 90 % des cas.
Le traitement chirurgical est proposé au sujet jeune ou en cas d'échec à la dilatation pneumatique. Les contre-indications au traitement sont les antécédents de chirurgie œsophagienne. Les complications possibles sont : perforations, dysphagie persistante (5–10 %).
Cette opération est bien codifiée et de réalisation courante, mais comme dans toute opération chirurgicale certaines complications peuvent survenir : une réaction à l’anesthésie, un saignement, une plaie d’un organe abdominal, une brèche de la muqueuse œsophagienne… Les modifications locales découvertes lors de l’intervention ou l’apparition d’une complication inattendue peuvent conduire votre chirurgien à modifier l’intervention initialement prévue afin de tout mettre en œuvre pour remédier aux difficultés rencontrées.
L’abord coelioscopique peut également être converti en laparotomie (chirurgie classique par une grande cicatrice généralement médiane au dessus de l’ombilic). Habituellement, l’amélioration pour s’alimenter est très nette et très rapide après l’intervention. Parfois, un reflux gastro-œsophagien peut apparaître dans les suites, s’il persiste, n’hésitez pas à en parler à votre chirurgien. Un autre incident post-opératoire propre à la chirurgie coelioscopique peut apparaître dès le lendemain de l’intervention. Il s’agit de vives douleurs des épaules liées aux gaz de cœlioscopie. Ces douleurs disparaissent toujours en 24-48 heures. A noter que nous ne laissons pas de sonde dans le nez après l’intervention




 (1) 418 932 7041
(1) 418 932 7041

 +216 29 138 100
+216 29 138 100




 Designed & Developed by Web-graphique
Designed & Developed by Web-graphique